‘কোভিড ভ্যাকসিনই হার্ট অ্যাটাকের কারণ!’ শেন ওয়ার্নের মৃত্যু নিয়ে ছেলের মন্তব্যে নতুন বিতর্ক এবার রক্তদান শিবিরেও কমিশনের ‘নজরদারি’! রক্তের আকাল হলে কী হবে রোগীদের? প্রশ্ন তুললেন কুণালমারাঠি না জানলে বাতিল হবে অটো-ট্যাক্সির লাইসেন্স! ১ মে থেকে কড়া নিয়ম মহারাষ্ট্রেআশা ভোঁসলেকে শ্রদ্ধা জানাতে স্থগিত কনসার্ট, গায়িকার নামে হাসপাতাল গড়ার উদ্যোগউৎসবের ভিড়ে হারানো প্রেম, ট্রেলারেই মন কাড়ছে ‘উৎসবের রাত্রি’‘বাংলাকে না ভেঙেই গোর্খা সমস্যার সমাধান’, পাহাড় ও সমতলের মন জিততে উন্নয়নের ডালি শাহেরথাকবে না লাল কার্ড, খেলা ৫০ মিনিটের! ফুটবলকে আরও জনপ্রিয় করতে ছকভাঙা প্রস্তাব নাপোলি-প্রধানেরনতুন সূর্যোদয়! নীতীশের ছেড়ে যাওয়া মসনদে সম্রাট চৌধুরী, প্রথম বিজেপি মুখ্যমন্ত্রী পেল বিহারমাত্র ৫০০ টাকার পরীক্ষা বাঁচাবে কয়েক লাখের খরচ, কেন নিয়মিত লিভারের চেকআপ জরুরি?অভিষেক ও তাঁর স্ত্রীর গাড়িতে তল্লাশির নির্দেশ! কমিশনের ‘হোয়াটসঅ্যাপ নির্দেশ’ দেখাল তৃণমূল
শৈশবেই গাঁটের ব্যথা! জুভেনাইল আর্থ্রাইটিস থেকে কীভাবে সামলে রাখবেন বাচ্চাদের
দ্য ওয়াল ব্যুরো: গেঁটে বাত যে বয়স ধরে আসবে তেমনটা নয়। খুব ছোটোবেলাতেও বাতের ব্যথা কাবু করতে পারে। বয়স নয় কী দশ, কিন্তু পায়ে, হাতে বা কনুইতে অসহ্য যন্ত্রণা। মাঝে মাঝেই ব্যথা টনটনিয়ে ওঠে। সিঁড়ি ভাঙতে গেলে, দৌড়তে গেলে হাঁটুতে ব্যথার কথা অনেক

শেষ আপডেট: 24 January 2021 12:24
দ্য ওয়াল ব্যুরো: গেঁটে বাত যে বয়স ধরে আসবে তেমনটা নয়। খুব ছোটোবেলাতেও বাতের ব্যথা কাবু করতে পারে। বয়স নয় কী দশ, কিন্তু পায়ে, হাতে বা কনুইতে অসহ্য যন্ত্রণা। মাঝে মাঝেই ব্যথা টনটনিয়ে ওঠে। সিঁড়ি ভাঙতে গেলে, দৌড়তে গেলে হাঁটুতে ব্যথার কথা অনেক সময়েই বলে বাচ্চারা। হাতের কনুইতে ব্যথা হয় অনেকের। এমন লক্ষণ দেখলে সঙ্গে সঙ্গেই ডাক্তারের পরামর্শ নেওয়া উচিত। ছোট থেকেই চিকিৎসা শুরু হলে রোগ বশে রাখা সম্ভব।
ছোটদেরও বাতের ব্যথা হতে পারে? বিশ্বাস করতে চান না অনেকেই। কিন্তু ডাক্তারি ভাষায় একে বলে জুভেনাইল ইডিওপ্যাথিক আর্থ্রাইটিস (Juvenile Idiopathic Arthritis) । গাঁটে গাঁটে যন্ত্রণা হয় শিশুদের। অনেক সময়েই এই রোগ ক্রনিক হয়ে যায়। তাই বিশেষ করে সাবধান থাকতে হবে বাবা-মায়েদের।
 ডাক্তারবাবুরা বলছেন, জুভেনাইল আর্থ্রাইটিসের ক্ষেত্রে সাইনোভিয়াল তরলের ক্ষরণ বেশি হতে থাকে। আমাদের শরীরের প্রতিটি অস্থিসন্ধি বা জয়েন্টে আছে এই সাইনোভিয়াল ফ্লুইড। এর কাজ হল অস্থিসন্ধির প্রধান উপাদান কার্টিলেজের পুষ্টি যোগানো। এই তরলের ক্ষরণ হলে কার্টিলেজ তরতাজা থাকে, অস্থিসন্ধি পুরোপুরি সচল থাকে। কিন্তু যদি এই তরলের ক্ষরণ বেশি হয় তখনই তা গাঁটে গাঁটে তীব্র প্রদাহ তৈরি করে। যার ফলে সন্ধিতে ব্যথা শুরু হয়। উঠতে, বসতে, হাঁটাচলা করতে সমস্যা হয়। অনেক সময় জয়েন্ট ফুলে যায়, লালভাব দেখা দেয়।
‘ইডিওপ্যাথিক’ মানে হল অজানা। বিশেষজ্ঞরা এখনও ঠিক বলতে পারেননি শিশুদের শরীরে কেন এই ধরনের বাত হয়। অনেক গবেষকদেরই মত, এই জুভেনাইল আর্থ্রাইটিসের কারণ বাইরে থেকে আসা প্যাথোজেন হতে পারে। কোনও কারণে ভাইরাস বা ব্যাকটেরিয়াজনিত রোগে বিশেষ কোনও জিন সক্রিয় হয়ে ওঠে। যে কারণে এই রোগ হতে পারে। তা না হলে, খাদ্যাভ্যাস, অ্যালার্জি বা কোনও ওষুধের জন্য এমন রোগ হয় না।
ডাক্তারবাবুরা বলছেন, জুভেনাইল আর্থ্রাইটিসের ক্ষেত্রে সাইনোভিয়াল তরলের ক্ষরণ বেশি হতে থাকে। আমাদের শরীরের প্রতিটি অস্থিসন্ধি বা জয়েন্টে আছে এই সাইনোভিয়াল ফ্লুইড। এর কাজ হল অস্থিসন্ধির প্রধান উপাদান কার্টিলেজের পুষ্টি যোগানো। এই তরলের ক্ষরণ হলে কার্টিলেজ তরতাজা থাকে, অস্থিসন্ধি পুরোপুরি সচল থাকে। কিন্তু যদি এই তরলের ক্ষরণ বেশি হয় তখনই তা গাঁটে গাঁটে তীব্র প্রদাহ তৈরি করে। যার ফলে সন্ধিতে ব্যথা শুরু হয়। উঠতে, বসতে, হাঁটাচলা করতে সমস্যা হয়। অনেক সময় জয়েন্ট ফুলে যায়, লালভাব দেখা দেয়।
‘ইডিওপ্যাথিক’ মানে হল অজানা। বিশেষজ্ঞরা এখনও ঠিক বলতে পারেননি শিশুদের শরীরে কেন এই ধরনের বাত হয়। অনেক গবেষকদেরই মত, এই জুভেনাইল আর্থ্রাইটিসের কারণ বাইরে থেকে আসা প্যাথোজেন হতে পারে। কোনও কারণে ভাইরাস বা ব্যাকটেরিয়াজনিত রোগে বিশেষ কোনও জিন সক্রিয় হয়ে ওঠে। যে কারণে এই রোগ হতে পারে। তা না হলে, খাদ্যাভ্যাস, অ্যালার্জি বা কোনও ওষুধের জন্য এমন রোগ হয় না।

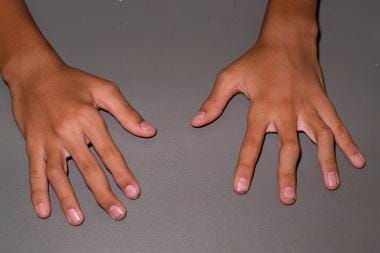


 হট অ্যান্ড কোল্ড ট্রিটমেন্ট করা হয় অনেক সময়। এতে সন্ধিতে তীব্র প্রদাহ কমে। ব্যথায় অনেক আরাম মেলে।
বাচ্চারা যেন একই ভাবে বসে বা দাঁড়িয়ে না থাকে সেদিকে খেয়াল রাখতে হবে। অনেক সময় একই ভঙ্গিতে দীর্ঘক্ষণ বসে থাকলে জয়েন্টের ব্যথা আরও বাড়ে। রাতে পর্যাপ্ত ঘুম দরকার। টানা আট ঘণ্টা ঘুমোতেই হবে বাচ্চাদের। যন্ত্রণা শুরু হলে দৌড়োদৌড়ির বদলে বিশ্রাম নিলে অনেক আরাম পাওয়া যাবে। কিছু যোগা ও প্রাণায়াম করা যেতে পারে, তবে সেটা বিশেষজ্ঞের পরামর্শ নিয়ে তবেই করা ভাল।
হট অ্যান্ড কোল্ড ট্রিটমেন্ট করা হয় অনেক সময়। এতে সন্ধিতে তীব্র প্রদাহ কমে। ব্যথায় অনেক আরাম মেলে।
বাচ্চারা যেন একই ভাবে বসে বা দাঁড়িয়ে না থাকে সেদিকে খেয়াল রাখতে হবে। অনেক সময় একই ভঙ্গিতে দীর্ঘক্ষণ বসে থাকলে জয়েন্টের ব্যথা আরও বাড়ে। রাতে পর্যাপ্ত ঘুম দরকার। টানা আট ঘণ্টা ঘুমোতেই হবে বাচ্চাদের। যন্ত্রণা শুরু হলে দৌড়োদৌড়ির বদলে বিশ্রাম নিলে অনেক আরাম পাওয়া যাবে। কিছু যোগা ও প্রাণায়াম করা যেতে পারে, তবে সেটা বিশেষজ্ঞের পরামর্শ নিয়ে তবেই করা ভাল।
জুভেনাইল আর্থ্রাইটিস কী?
জুভেনাইল ইডিওপ্যাথিক আর্থ্রাইটিস হল এমন এক প্রদাহজনিত রোগ যেখানে ইমিউন কোষই শরীরের শত্রু হয়ে যায়। সোজা কথা হলতে গেলে অটোইনফ্ল্যামেটরি বা অটোইমিউন রোগ। শরীরে যখন বাইরে থেকে ভাইরাস বা ব্যাকটেরিয়া ডুকে পড়ে তখন তাদের মোকাবিলায় ইমিউন কোষ বা রোগ প্রতিরোধকারী কোষ সক্রিয় হয়ে ওঠে। এই ইমিউন কোষের কাজই হল শরীরের প্রতিরক্ষা করা। কিন্তু কোনওভাবে যদি এই ইমিউন কোষগুলো অতিসক্রিয় হয়ে যায় তাহলে উল্টে কোষেরই ক্ষতি করে ফেলে। তখন সুরক্ষা দেওয়ার বদলে তারাই তীব্র প্রদাহের কারণ হয়ে ওঠে। ক্ষতিকর রাসায়নিক ক্ষরণ করে যা হাড়, অস্থিসন্ধির ক্ষতি করে। ডাক্তারবাবুরা বলছেন, জুভেনাইল আর্থ্রাইটিসের ক্ষেত্রে সাইনোভিয়াল তরলের ক্ষরণ বেশি হতে থাকে। আমাদের শরীরের প্রতিটি অস্থিসন্ধি বা জয়েন্টে আছে এই সাইনোভিয়াল ফ্লুইড। এর কাজ হল অস্থিসন্ধির প্রধান উপাদান কার্টিলেজের পুষ্টি যোগানো। এই তরলের ক্ষরণ হলে কার্টিলেজ তরতাজা থাকে, অস্থিসন্ধি পুরোপুরি সচল থাকে। কিন্তু যদি এই তরলের ক্ষরণ বেশি হয় তখনই তা গাঁটে গাঁটে তীব্র প্রদাহ তৈরি করে। যার ফলে সন্ধিতে ব্যথা শুরু হয়। উঠতে, বসতে, হাঁটাচলা করতে সমস্যা হয়। অনেক সময় জয়েন্ট ফুলে যায়, লালভাব দেখা দেয়।
‘ইডিওপ্যাথিক’ মানে হল অজানা। বিশেষজ্ঞরা এখনও ঠিক বলতে পারেননি শিশুদের শরীরে কেন এই ধরনের বাত হয়। অনেক গবেষকদেরই মত, এই জুভেনাইল আর্থ্রাইটিসের কারণ বাইরে থেকে আসা প্যাথোজেন হতে পারে। কোনও কারণে ভাইরাস বা ব্যাকটেরিয়াজনিত রোগে বিশেষ কোনও জিন সক্রিয় হয়ে ওঠে। যে কারণে এই রোগ হতে পারে। তা না হলে, খাদ্যাভ্যাস, অ্যালার্জি বা কোনও ওষুধের জন্য এমন রোগ হয় না।
ডাক্তারবাবুরা বলছেন, জুভেনাইল আর্থ্রাইটিসের ক্ষেত্রে সাইনোভিয়াল তরলের ক্ষরণ বেশি হতে থাকে। আমাদের শরীরের প্রতিটি অস্থিসন্ধি বা জয়েন্টে আছে এই সাইনোভিয়াল ফ্লুইড। এর কাজ হল অস্থিসন্ধির প্রধান উপাদান কার্টিলেজের পুষ্টি যোগানো। এই তরলের ক্ষরণ হলে কার্টিলেজ তরতাজা থাকে, অস্থিসন্ধি পুরোপুরি সচল থাকে। কিন্তু যদি এই তরলের ক্ষরণ বেশি হয় তখনই তা গাঁটে গাঁটে তীব্র প্রদাহ তৈরি করে। যার ফলে সন্ধিতে ব্যথা শুরু হয়। উঠতে, বসতে, হাঁটাচলা করতে সমস্যা হয়। অনেক সময় জয়েন্ট ফুলে যায়, লালভাব দেখা দেয়।
‘ইডিওপ্যাথিক’ মানে হল অজানা। বিশেষজ্ঞরা এখনও ঠিক বলতে পারেননি শিশুদের শরীরে কেন এই ধরনের বাত হয়। অনেক গবেষকদেরই মত, এই জুভেনাইল আর্থ্রাইটিসের কারণ বাইরে থেকে আসা প্যাথোজেন হতে পারে। কোনও কারণে ভাইরাস বা ব্যাকটেরিয়াজনিত রোগে বিশেষ কোনও জিন সক্রিয় হয়ে ওঠে। যে কারণে এই রোগ হতে পারে। তা না হলে, খাদ্যাভ্যাস, অ্যালার্জি বা কোনও ওষুধের জন্য এমন রোগ হয় না।

কী কী লক্ষণ দেখে সতর্ক হবেন?
হাত-পায়ের নমনীয় ভাব চলে যাবে। গাঁটে গাঁটে অসহ্য ব্যথা শুরু হবে। অস্থিসন্ধি স্টিফ বা শক্ত হতে থাকবে। দীর্ঘক্ষণ বসে থাকার পরে উঠতে সমস্যা হবে। চলাফেরা করলে ব্যথা হবে। দৌড়োবার সময় হাঁটুতে ব্যথা হতে পারে। জয়েন্টগুলোতে ফোলাভাব দেখা দেবে, লাল হয়ে যেতে পারে। জুভেনাইল আর্থ্রাইটিস হলে যে সাইনোভিয়াল তরল বেশি বের হয় তার প্রভাব পড়ে চোখের ওপরে। ঝাপসা দৃষ্টি বা চোখের সমস্যা দেখা দিলে সতর্ক হতে হবে। জয়েন্টের জায়গাগুলোতে র্যাশ হতে পারে। জ্বালাপোড়ার মতো ব্যথা হতে পারে। খিদে কমে যাবে, শরীরে অস্বস্তি হবে। ঘন ঘন জ্বর আসতে পারে বাচ্চাদের। শরীর দুর্বল হতে থাকবে। স্বাভাবিক রোগ প্রতিরোধ শক্তি কমে যাবে।

জুভেনাইল ইডিওপ্যাথিক আর্থ্রাইটিসের অনেক ধরন, উপসর্গ দেখে সাবধান হতে হবে
অলিগোআর্থ্রাইটিস-- মূলত হাঁটু, কনুই, পায়ের গোড়ালিতে ব্যথা হয়। চোখে তীব্র প্রদাহ হতে পারে। শিশুদের ক্ষেত্রে এই ধরনের আর্থ্রাইটিসই বেশি দেখা যায়। শরীরের অন্যান্য সন্ধিতেও ব্যথা হতে পারে। তবে চোখের সমস্যা দেখা দিলে দ্রুত ডাক্তারের সঙ্গে যোগাযোগ করতে হবে। পলিআর্থ্রাইটিস—শরীরের পাঁচের বেশি জয়েন্ট বা অস্থিসন্ধিতে ব্যথা হতে পারে। এই ধরনের বাতে চোয়াল ও গালেও ব্যথা হয় অনেক সময়। খাবার চিবোতে, গিলতে সমস্যা হতে পারে। ছেলেদের থেকে মেয়েদের এই রোগ বেশি হয়। সোরিয়াটিক আর্থ্রাইটিস—আর্থ্রাইটিস বা বাতের ব্যথার সঙ্গেই ত্বকে আঁশের মতো র্যাশ বা সোরিয়াসিস দেখা দেয়। জয়েন্টের জায়গাগুলোতে লাল দগদগে র্যাশ হয়ে যায়। সেখানে জ্বালাপোড়ার মতো ব্যথা হয়। ছাল উঠতে শুরু করে। স্পন্ডিলোআর্থ্রোপ্যাথি—টেন্ডন, লিগামেন্টগুলোতে ব্যথা হয়। সাধারণত শিরদাঁড়া, নিতম্ব, টেন্ডন ও লিগামেন্ট যেখানে হাড়ের সঙ্গে সংযুক্ত হয় সেখানে ব্যথা হতে থাকে। সাত বছরের পর থেকে ছেলেদের এই রোগ বেশি দেখা দেয়। জয়েন্টে তীব্র যন্ত্রণা হয়। সিস্টেমেটিক আর্থ্রাইটিস—১০ থেকে ২০ শতাংশ শিশুর এই ধরনের আর্থ্রাইটিস হতে দেখা যায়। সারা শরীরেই ব্যথা হয়। হাত, পা, কনুইতে বেশি যন্ত্রণা হয়। ঘন ঘন জ্বর আসতে থাকে বাচ্চাদের। র্যাশ হতে পারে শরীরের নানা জায়গায়। ভেতরের অঙ্গগুলিও ক্ষতিগ্রস্থ হতে পারে। এই ধরনের আর্থ্রাইটিস যদি ক্রনিক হয়ে যায় তাহলে হার্ট, লিভার, লিম্প নোডের ক্ষতি হতে পারে।রক্তের কিছু পরীক্ষায় ধরা পড়ে জুভেনাইল আর্থ্রাইটিস
রক্তের কিছু পরীক্ষা করাতে বলেন ডাক্তাররা, যাতে এই রোগ ধরা পড়ে। যেমন, এরিথ্রোসাইট সেডিমেন্টেশন রেট এবং সি-রিঅ্যাকটিভ প্রোটিন টেস্ট। অ্যান্টিনিউক্লিয়ার অ্যান্টিবডি টেস্টে যে কোনও রকম আর্থ্রাইটিসের পরীক্ষা করা হয়। রিউমাটয়েড ফ্যাক্টর টেস্ট সাধারণত শিশুদের পলিআর্থ্রাইটিসের ক্ষেত্রে করা হয়। এইচএলএ-বি২৭ টাইপিং জিন টেস্ট করা হয় স্পন্ডিলোআর্থ্রোপ্যাথির পরীক্ষার জন্য। এই জিন জুভেনাইল ইডিওপ্যাথিক আর্থ্রাইটিসের জন্য দায়ী। কমপ্লিট ব্লাড কাউন্ট (সিবিসি) টেস্ট করিয়ে নিতে বলেন ডাক্তাররা যাতে আর্থ্রাইটিস আছে কিনা তার পরীক্ষা করা যায়।
ওষুধ, সার্জারি, লাইফস্টাইলে কিছু নিয়ম, রোগ বশে রাখতে পারে
আর্থ্রাইটিস সারাতে না পারলেও প্রদাহ ও যন্ত্রণা কমাতে পারে কিছু ওষুধ। ন্যাক্সেপ্রেন, আইবোপ্রাফেন জাতীয় ওষুধের থেরাপি করেন ডাক্তাররা। স্টেরয়েড ছাড়া কিছু ওষুধ দেওয়া হয় অনেক সময়। প্রচণ্ড প্রদাহ বা চলাফেরায় সমস্যা হলে ইঞ্জেকশন দেওয়া হয়। মেথোট্রেক্সট ওষুধ অনেক সময়েই ব্যবহার করেন ডাক্তাররা। এই ওষুধের সাইড এফেক্টস কম বলেও দাবি করা হয়। বাচ্চাদের পুষ্টিকর খাবার খাওয়াতে হবে সবসময়। মাছ, ফল, সবুজ সব্জি, দানাশস্য ডায়েটে রাখতেই হবে। যে কোনও রকম জাঙ্ক ফুড একেবারেই খাওয়া চলবে না। প্যাকেটজাত খাবার, নরম পানীয় নৈব নৈব চ। হট অ্যান্ড কোল্ড ট্রিটমেন্ট করা হয় অনেক সময়। এতে সন্ধিতে তীব্র প্রদাহ কমে। ব্যথায় অনেক আরাম মেলে।
বাচ্চারা যেন একই ভাবে বসে বা দাঁড়িয়ে না থাকে সেদিকে খেয়াল রাখতে হবে। অনেক সময় একই ভঙ্গিতে দীর্ঘক্ষণ বসে থাকলে জয়েন্টের ব্যথা আরও বাড়ে। রাতে পর্যাপ্ত ঘুম দরকার। টানা আট ঘণ্টা ঘুমোতেই হবে বাচ্চাদের। যন্ত্রণা শুরু হলে দৌড়োদৌড়ির বদলে বিশ্রাম নিলে অনেক আরাম পাওয়া যাবে। কিছু যোগা ও প্রাণায়াম করা যেতে পারে, তবে সেটা বিশেষজ্ঞের পরামর্শ নিয়ে তবেই করা ভাল।
হট অ্যান্ড কোল্ড ট্রিটমেন্ট করা হয় অনেক সময়। এতে সন্ধিতে তীব্র প্রদাহ কমে। ব্যথায় অনেক আরাম মেলে।
বাচ্চারা যেন একই ভাবে বসে বা দাঁড়িয়ে না থাকে সেদিকে খেয়াল রাখতে হবে। অনেক সময় একই ভঙ্গিতে দীর্ঘক্ষণ বসে থাকলে জয়েন্টের ব্যথা আরও বাড়ে। রাতে পর্যাপ্ত ঘুম দরকার। টানা আট ঘণ্টা ঘুমোতেই হবে বাচ্চাদের। যন্ত্রণা শুরু হলে দৌড়োদৌড়ির বদলে বিশ্রাম নিলে অনেক আরাম পাওয়া যাবে। কিছু যোগা ও প্রাণায়াম করা যেতে পারে, তবে সেটা বিশেষজ্ঞের পরামর্শ নিয়ে তবেই করা ভাল।
